Con frecuencia los Anestesiólogos para poder salvar vidas en quirófano debemos realizar trasfusiones a diferentes pacientes, el objetivo de este articulo es profundizar los conocimientos sobre los principios básicos para la utilización adecuada de la sangre y sus componentes, indicaciones y complicaciones.
HISTORIA
- ¨Primer intento de transfusión sanguínea registrado ocurrió en el siglo XV. ¨
- En 1492 el Papa Inocencio VII cayó en coma, por lo que se requirió de la sangre de tres niños para administrársela a través de la boca.
- El 15 de junio del año 1667 1era transfusión de sangre humana documentada, administrada por el doctor Jean-Baptiste Denys con sangre de perro.
- ¨En 1901 se describió el sistema de ABO y en 1940 el sistema Rh por Karl Landsteiner. ¨El método de conservación de sangre humana, mediante el citrato de sodio, fue descubierto por Luis Agote en 1914.
Según la OMS una transfusión de es la transferencia de sangre o componentes sanguíneos de un sujeto (donante) a otro (receptor). Una transfusión de sangre puede salvar la vida del paciente, de ahí la necesidad de que los servicios de salud procuren mantener un suministro adecuado de sangre segura y garantizar que se utilice como corresponde.
Objetivos de la trasfusión
- Mantener el volumen de sangre adecuado.
- Restaurar el transporte de O2.
- Reponer componentes específicos de la sangre.
Grupos Sanguíneos
Un grupo sanguíneo es la clasificación de la sangre de acuerdo a las características presentes en la superficie de los eritrocitos y el plasma.
Sistema ABO
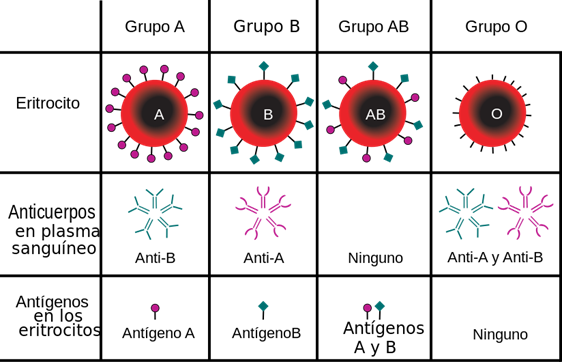
Fue descubierto por Karl Landsteiner en 1901. La tipificación depende de la presencia o ausencia de antígenos A o B en la superficie de los eritrocitos.
Factor RH
- Descubierto en 1940 (Karl Landsteiner y A. Weiner).
- Proteína integral en la Membrana de los eritrocitos.
- Se codifica en dos genes cercanos, uno codifica el antígeno D (RHD) y otro el C o el E (RHCE).
- Los individuos Rh (+) expresan tanto RHD como RHCE, y los Rh(-) sólo el RHCE. nRhesus D ( RH+) 85% raza blanca 92% raza negra. nRH – carecen de este antígeno.
Es el segundo más importante por las reacciones de sensibilidad y hemólisis durante transfusiones y embarazos. Otros sistemas antígenos eritrocíticos:
- Lewis
- Kell-Cellano.
- Kidd.
- Duffy.
- Lutheran.
Pruebas de Compatibilidad
El propósito de estas pruebas consisten en predecir y prevenir reacciones antígeno- anticuerpo como resultado de transfusiones de eritrocitos.
¨Pruebas para ABO-RH

- Predecir y prevenir reacciones
- Incompatibilidad ABO
- Ac naturales : Ag transfundidos/activan el complemento/hemolisis iv
- Eritrocitos se exponen al suero vs Ag A B
¨Tamiz de anticuerpos Detecta la presencia en el suero de Ac que se relacionan con reacciones hemofílicas no ABO 45 minutos.
¨Prueba Cruzada Prueba inmunohematológica (hemoaglutinación). Evita la destrucción del hematíe del donante por el receptor. Optimiza la seguridad y detecta la presencia de Ac. Se realiza cuando el tamiz de ac sale positivo o cuando la probabilidad de transfusión es alta.
Alternativas transfusionales en orden de referencia
| Grupo del Receptor | Concentrado de Glóbulos Rojos | Plasma | ||||
| Alternativa | Alternativa | |||||
| 1ra. | 2da. | 3ra. | 1ra. | 2da. | 3ra. | |
| O | O | Ninguna | Ninguna | O | AB | A ó B |
| A | A | O | Ninguna | A | AB | — |
| B | B | O | Ninguna | B | AB | — |
| AB | AB | A ó B | O | AB | — | — |
Indicadores Clínicos de Transfusión
- Presión arterial sistólica < 80 mmHg.
- Frecuencia cardíaca > 110 l/m.
- Diuresis horaria < 30 ml/m.
- Taquipnea > 22 rpm.
- Extremidades: pálidas y frías.
- Estado de conciencia: Somnolencia, confusión y coma.
- Antecedentes de disfunción cardíaca o pulmonar.
Antes de la Transfusión:
- Equipo de transfusión

- Sangre 37°celsius
- Verificar la identidad del receptor (px).
- Nombre del paciente.
- Negativo de HIV, Hvc, sífilis, y que el componente no este caducado.
- Tomar signos vitales antes, durante y después de la transfusión.
- La velocidad de administración será de 2 a 3 ml por minuto ( 60-90 gotas x min.)
- No exceda el tiempo total de tres horas desde la salida del banco de sangre.
Hemoderivados

Concentrado de Eritrocitos o Hematíes
Corregir o prevenir la hipoxia tisular, logrando un incremento de O2 a los tejidos en ausencia o fracaso de los mecanismos fisiológicos de la compensación
Indicaciones
- ANEMIA AGUDA
- Mantener la volemia al 100% con cristaloides o coloides. ¨
- Transfusión con Concentrado de hematíes si: Hb<7 g/dl (paciente sano). Hb<8 g/dl (hemorragia incontrolada, dificultad de adaptación a anemia). ¤Hb<9 g/dl (insuficiencia cardiaca o coronaria).
- Reponer factores de coagulación según estudio de hemostasia (a partir de pérdidas sanguíneas del 100% volemia).
ANEMIA PRE, INTRA Y POSTOPERATORIA
Transfundir con concentrado de hematíes si: Paciente sin descompensación cardiopulmonar. Si Hb<7 g/dl. Pacientes con antecedentes cardiopulmonares: Si Hb<8 g/dl. Paciente con descompensación cardiopulmonar: Si Hb<9 g/dl.
ANEMIA CRÓNICA
- Tratamiento causal: Ferroterapia, vitamina B12, ácido fólico
- Transfusión de con centrado de hematíes si sintomatología anémica: <5 g/dl: Sí transfusión.
- Hemoglobina 5-9 g/dl: Decisión clínica.
- Hemoglobina >9 g/dl: Casi nunca
ANEMIA EN HEMOPATÍAS MALIGNAS Y CÁNCER
Mantener unos niveles de Hb entre 8-9 g/dl.
Dosificación y Administración
Adultos. 1 Concentrado de Hematíes aumenta de 1-1.3 g/dl Hb y 3 % hematocrito, valoración 30 min finalizada la trasfusión.
Niños. –8 ml/kg. –>20 ml/kg en hemorragia aguda. Administración. – Duración:1 unidad en 60-120 minutos (nunca >4 horas).





2 Comments