Reanimación Cardiopulmonar
RCP es la sigla que corresponde a Reanimación cardiopulmonar o Resucitación cardiopulmonar. Se trata de una técnica que se pone en práctica cuando una persona deja de respirar súbitamente, con el objetivo de restablecer la capacidad respiratoria y la actividad del corazón del individuo.
Conceptos
Paro cardiaco: El paro cardíaco es la cesación de la función de bomba del corazón. La principal función del corazón es la de bombear la sangre hacia las arterias para que lleguen el oxígeno y otros nutrientes a los tejidos.
Paro cardiorrespiratorio (PCR): El paro cardiorrespiratorio (PCR) se define como el cese de la función cardiorrespiratoria, de aparición súbita, inesperada y potencialmente reversible.
Historia
- Eliseo en la Biblia, que insufló vida al hijo de una mujer sunamita (2 Reyes 4:34)
- En 1543, Andrés Vesalio describió la traqueotomía y la ventilación artificial.
- El manual de William Harvey sobre la manipulación del corazón es bien conocido.
- Las primeras enseñanzas de la reanimación fueron organizadas por la Society for the Recovery of Persons Apparently Drowned, fundada en Londres en 1774.
- El desfibrilador interno se inventó en 1933, pero no se aplicó con éxito sino hasta 1947. Pasó otra década antes que su uso generalizado fuera posible por el desarrollo de la desfibrilación torácica externa.
- A finales de la década de 1950, la respiración boca a boca se estableció como el único medio efectivo de respiración artificial.
- La reanimación después de paro cardiaco no pudo generalizarse sino hasta que Kouwenhoven et al. describieron su éxito con el masaje cardiaco cerrado en una serie de pacientes.
- El último componente central de la RCP moderna se agregó en 1963, cuando Redding y Pearson describieron los mejores resultados que se obtenían con la administración de fármacos vasopresores.
Alcance del problema
El trifosfato de adenosina (ATP) cerebral se agota después de 4 a 6 min sin flujo sanguíneo. Regresa casi a niveles normales 6 min después de iniciar la RCP efectiva.
- De los factores que están bajo el control de los rescatistas, los resultados adversos se relacionan con:
- Tiempos de paro prolongados antes de iniciar la RCP
- Fibrilación ventricular (FV) prolongada sin tratamiento definitivo
- Perfusión coronaria y cerebral insuficiente durante el masaje cardiaco
Causas mas comunes de paro cardiaco
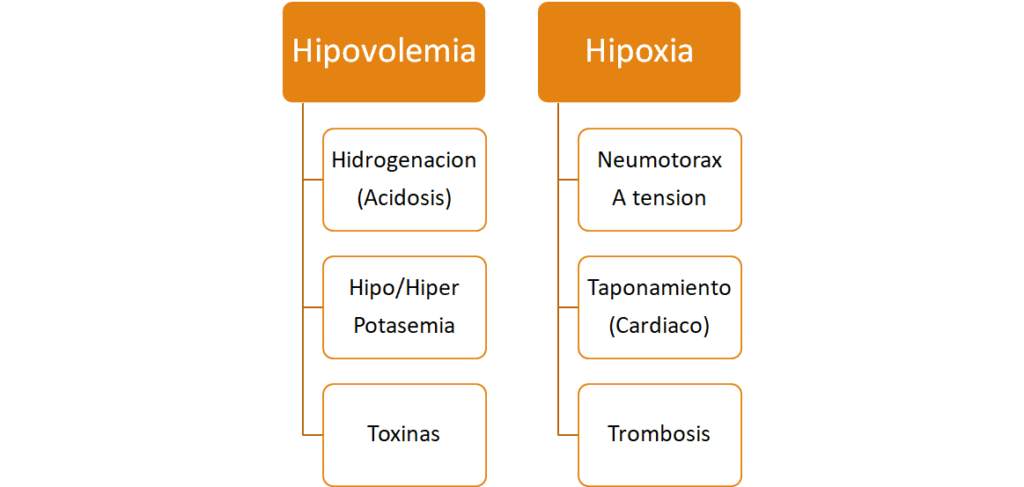
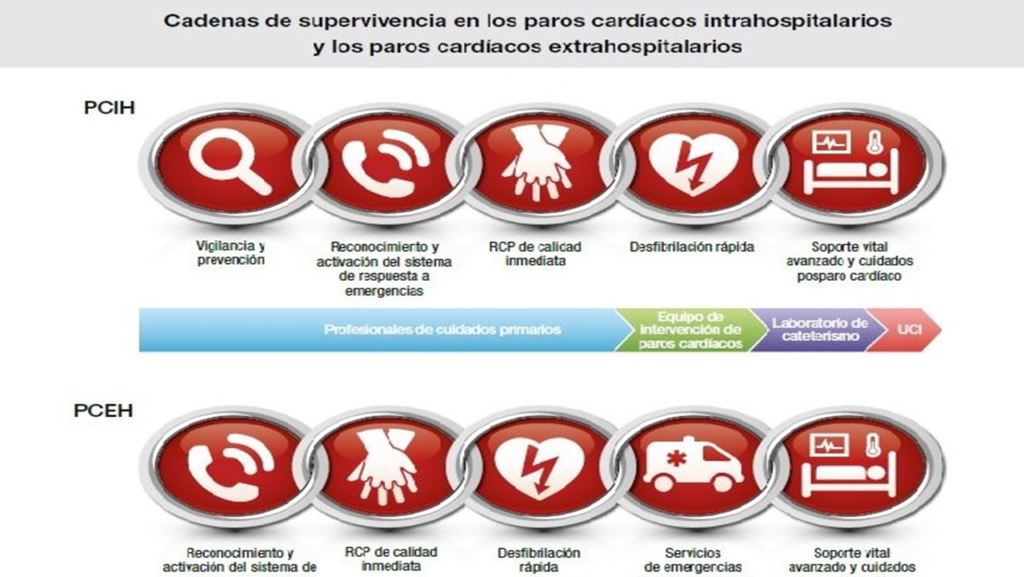
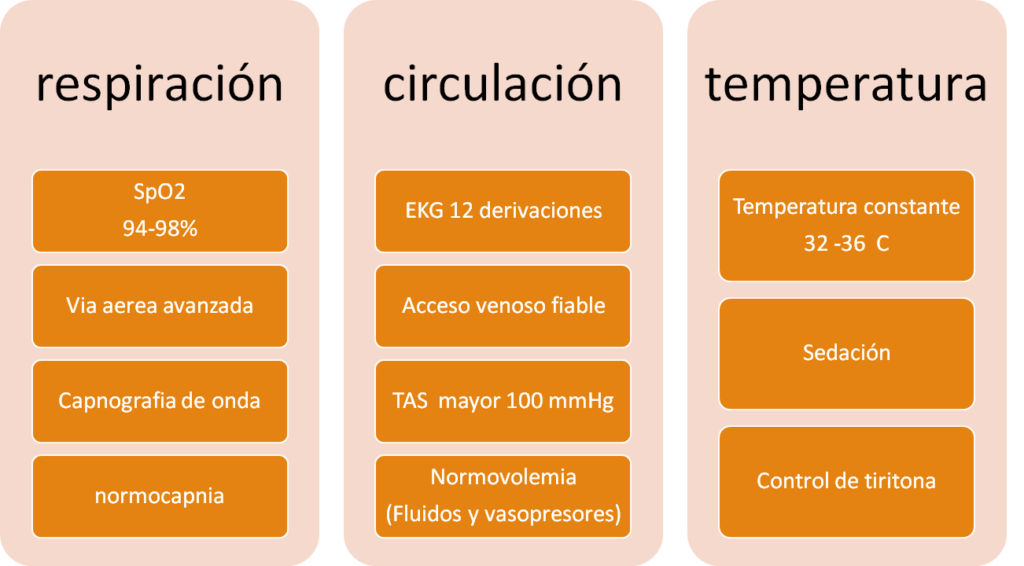
Componentes de la reanimación
ABCDE ——– CABDE
Estos se dividen en dos categorías:
•Apoyo vital básico (BLS) para los elementos que pueden realizarse sin equipo adicional (control básico de las vías respiratorias, respiración de rescate y compresiones torácicas manuales).
•Apoyo cardiaco vital avanzado (ACLS), que abarca todas las habilidades cognitivas y técnicas necesarias para la reanimación.
Antes de iniciar la RCP: Evalúe





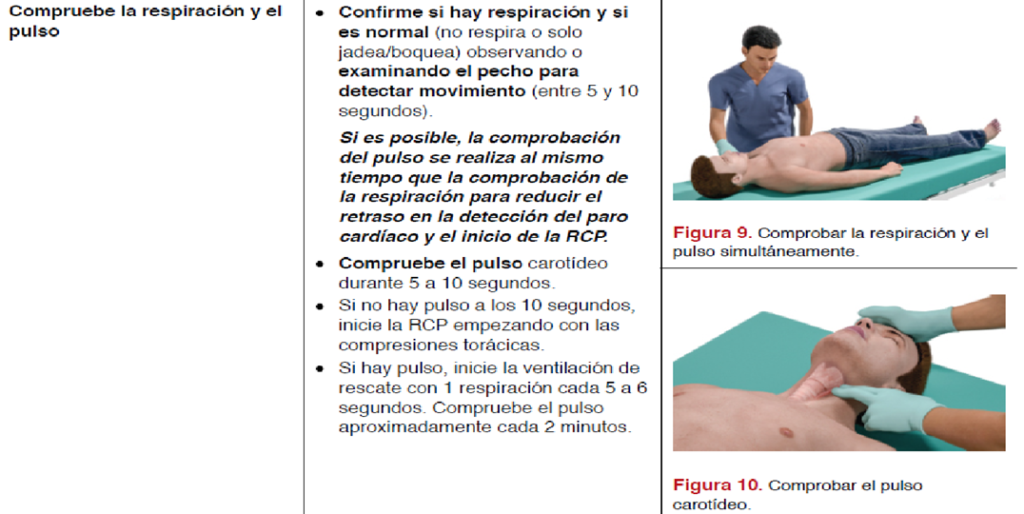


Un profesional de la salud que se encuentre solo podría adaptar la respuesta
•Los profesionales de la salud que se encuentren solos pueden adaptar la secuencia de las acciones de rescate a la causa más probable del paro cardíaco. El profesional podrá solicitar ayuda (activar el sistema de respuesta a emergencias), conseguir un DEA (si hay alguno cerca), volver al paciente para aplicar el DEA y, a continuación, administrar la RCP. Por otra parte, si se sospecha que la hipoxia ha sido la causante del paro cardíaco (p. ej., un paciente que sufre ahogamiento), el profesional de la salud podrá administrar aproximadamente 2 minutos de RCP antes de activar el sistema de respuesta a emergencias.
Circulación
Fisiología de la circulación durante la compresión torácica cerrada
Se han sugerido dos teorías sobre el mecanismo del flujo sanguíneo durante la compresión torácica cerrada. No son excluyentes entre sí y todavía se discute cuál mecanismo predominante.

Mecanismo de la bomba cardíaca Mecanismo de la bomba torácica
Mecanismo de la bomba cardiaca
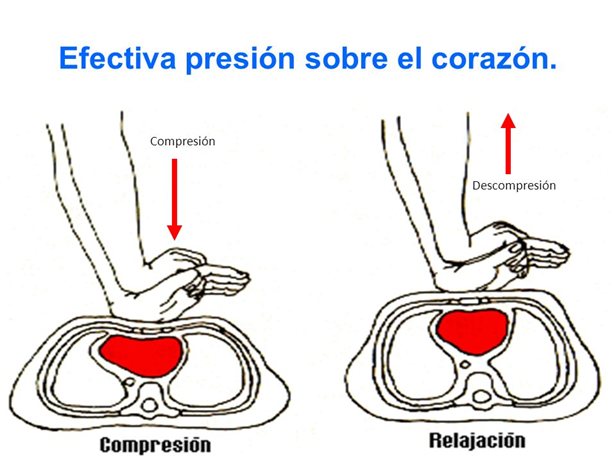
•La compresión eleva la presión en las cámaras ventriculares, cierra las válvulas auriculoventriculares y expulsa la sangre hacia los pulmones y la aorta.
•Durante la fase de relajación la expansión de la caja torácica genera una presión intratorácica subatmosférica, lo que facilita el retorno venoso. Las válvulas mitral y tricúspide se abren, lo que permite que la sangre llene los ventrículos.
Cambios durante las compresiones
Cualquiera que sea el mecanismo predominante:
- El flujo sanguíneo corporal total (gasto cardiaco) se reduce 10% a 33% respecto del normal durante el masaje cardiaco experimental con el tórax cerrado.
- La perfusión miocárdica es del 20% al 50% de lo normal
- La perfusión cerebral se mantiene en 50% a 90% de lo normal.
- El flujo visceral abdominal y en las extremidades inferiores se reduce al 5% de lo normal.
Durante el estado de bajo flujo de la RCP, la excreción de dióxido de carbono (CO2) desciende desde los niveles anteriores al paro casi en la misma proporción que se reduce el gasto cardiaco. El descenso del flujo sanguíneo pulmonar durante la RCP causa una falta de perfusión en muchos alveolos que no están en declive.
Técnica de compresión torácica cerrada
Las consideraciones importantes cuando se realizan las compresiones torácicas son:
- La posición del rescatista respecto de la víctima.
- La posición de las manos del rescatista.
- La frecuencia y fuerza de compresión.
No deben dedicarse más de 10 s a la búsqueda de un pulso y si no se percibe un pulso definitivo, deben iniciarse las compresiones torácicas.

•La víctima debe estar en posición supina, la cabeza al nivel del corazón para que la perfusión cerebral sea adecuada; debe estar sobre una superficie firme. •El rescatista debe colocarse de pie o arrodillarse al lado de la víctima. •Las compresiones son más efectivas si las caderas del rescatista están al mismo nivel o un poco por arriba del nivel del tórax de la víctima.
Técnica estándar
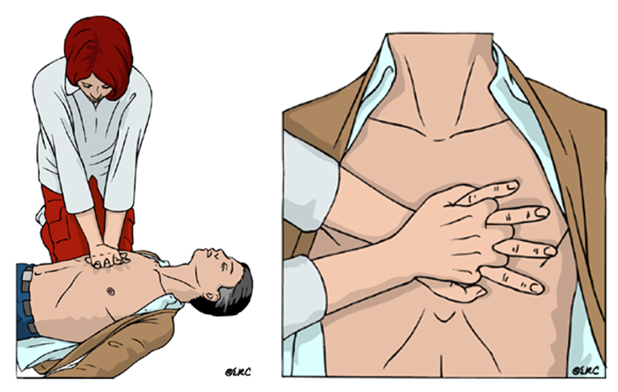
La base de una mano se coloca sobre la parte inferior del esternón y la otra se coloca sobre la primera. La dirección de la fuerza debe ser directa hacia abajo sobre el esternón, con los brazos rectos y los codos fijos en extensión para que todo el peso de la parte superior del cuerpo se use para aplicar la fuerza. Durante la relajación debe tenerse cuidado de retirar toda la presión de la pared torácica, pero las manos no deben perder contacto con la pared torácica.
Importante:
- El esternón debe deprimirse al menos 5 a 6 cm en adultos y adolescentes.
- La duración de la compresión debe ser igual a la de la relajación, y la frecuencia de la compresión debe ser de 100 a 120 veces por minuto.
- Hay que empujar fuerte y empujar rápido, reduciendo al mínimo las interrupciones entre las compresiones torácicas.
- Hacer una breve pausa por 2 respiraciones de 1 s después de cada 30 compresiones.
- Con una vía respiratoria avanzada colocada, deben intercalarse ventilaciones con una frecuencia de una cada 6 s entre las compresiones sin pausa


Control de las vías respiratorias
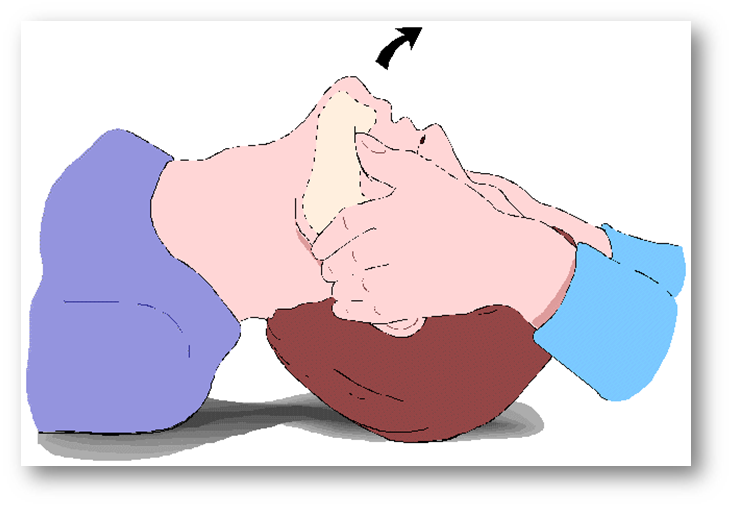
El principal método recomendado al público es el mismo método de inclinación de la cabeza y elevación del mentón. La cabeza se extiende con presión aplicada sobre la frente mientras se tira de la mandíbula hacia adelante con presión en la parte frontal de la mandíbula, lo que eleva la lengua y la aleja de la pared faríngea posterior.

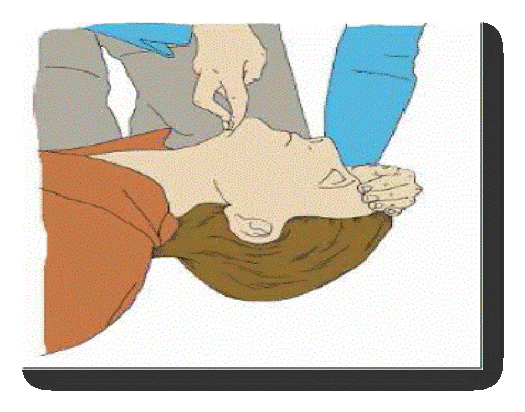
La maniobra de empujar la mandíbula (con presión ejercida detrás de las ramas de la mandíbula) es una alternativa efectiva.

Cuando otros métodos para establecer una vía respiratoria son infructuosos, pueden ser necesarias la ventilación translaríngea o la traqueotomía por punción cricotiroidea.
Precauciones en pacientes con traumatismo
- Abra la vía aérea mediante tracción mandibular sin extensión de la cabeza
- Pida a otro miembro del equipo que estabilice la cabeza en una posición neutra durante toda la manipulación de la vía aérea..
- Utilice limitación manual del movimiento de la columna vertebral en lugar de dispositivos de inmovilización.
- Los dispositivos de inmovilización de la columna vertebral resultan útiles durante el traslado.
Tratamiento farmacológico
Vías de administración
La vía de administración preferida para todos los fármacos durante la RCP es intravenosa. Las concentraciones más altas y más rápidas se obtienen con la administración en una vena central. Las venas antecubital y yugular externa son los sitios de elección para iniciar una infusión durante la reanimación, porque para colocar un catéter central casi siempre es indispensable interrumpir la RCP.
Debido al flujo sanguíneo deficiente por debajo del diafragma durante la RCP, los fármacos administrados en la extremidad inferior pueden retrasarse mucho o no llegar a los sitios de acción. El inicio de acción puede acelerarse si el bolo de fármaco va seguido de un bolo de 20 a 30 ml de solución intravenosa.
Catecolaminas y Vasopresores
Epinefrina
La vasoconstricción periférica aumenta la presión diastólica aórtica, lo que eleva la presión de perfusión coronaria y el flujo sanguíneo coronario. Desde los estudios de Redding y Pearson en la década de 1960, la dosis intravenosa estándar usada ha sido 0.5 a 1.0 mg.
Vasopresina
La arginina vasopresina se ha usado como alternativa a la epinefrina en dosis de 40 U por vía intravenosa o intraósea. Casi nunca se recomienda en individuos conscientes con enfermedad coronaria porque el aumento de la resistencia vascular periférica puede causar angina. La vida media intacta en la circulación es de 10 a 20 min, mayor que la de la epinefrina durante la RCP.
Amiodarona y Lidocaína
La amiodarona y la lidocaína se utilizan durante el paro cardiaco para ayudar a la desfibrilación cuando la FV es resistente cardioversión o cuando la fibrilación recurre después de la conversión exitosa. La lidocaína tiende a revertir el descenso del umbral para FV causado por la isquemia o el infarto. Deprime el automatismo porque reduce la pendiente de la despolarización en la fase 4 y disminuye la heterogeneidad del carácter refractario de los ventrículos.
La amiodarona es un fármaco con actividad farmacológica compleja que tiene propiedades bloqueadoras del sodio, potasio, calcio, α adrenérgica y β adrenérgica, y que es útil para el tratamiento de las arritmias auriculares y ventriculares.
Atropina
El sulfato de atropina aumenta el automatismo del nodo sinusal y la conducción auriculoventricular por sus efectos vagolíticos.
Terapia Eléctrica
Desfibrilador Externo Automático (DEA)

Instrumento informatizados capaces de identificar ritmos cardiacos que requieren una descarga y están diseñadas para admin9istrar el déficit.
El intervalo que transcurre desde el colapso hasta la desfibrilación es uno de los factores mas importantes que condicionan la supervivencia a un paro cardiaco súbito.
Técnica de compresión torácica lactantes (1 reanimador)

Cuidados postparada cardiaca
Están encaminados a identificar y tratar la causa precipitante de la parada así como a evaluar y manejar la lesión cerebral, la disfunción miocárdica y la respuesta sistémica por isquemia/reperfusión secundarias a la misma.
Fuente: Anestesia Clínica. Paul Barash 8va Edición. Soporte Vital Cardiovascular Avanzado. American Heart Association.





7 Comments